コロナ禍により国の財政が一層逼迫している。公的医療保険においては、利用者の負担増等の改革だけでなく、効率化と質の向上を目指したデジタル化が急務となっている。デジタル化で先行する英国等では、公的医療保険のデータと病院や個人のデータが民間企業によって統合され、効率化と質の向上が図られている。公的医療保険のデジタル化は、保険事業にも影響を与える可能性があり、動向を注視する必要がある。
1.はじめに
コロナ禍において露呈した日本の行政デジタル化の遅れを挽回するため、「デジタル庁」新設等の対応が急ピッチで進められている。マイナンバーカードがデジタル化の基盤とされ1 、マイナポイントの付与等により普及が図られている。一方で政府は、マイナンバーカードの保険証利用等により、公的医療保険のデジタル化を推進している。そこで本稿では、公的医療保険のデジタル化が求められる背景と効果、デジタル化が進んだ他国の事例を紹介し、日本において公的医療保険のデジタル化が実現した場合に、生損保険事業にどのような影響を与える可能性があるかを検討する。
2.公的医療保険のデジタル化が求められる背景
(1)高齢化に伴う国の財政悪化
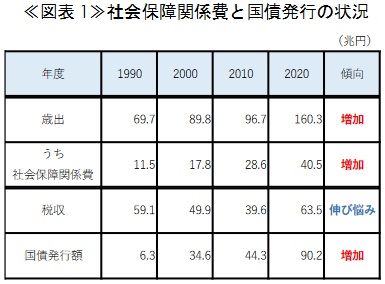
高齢化の進展により、年金・医療・介護等の社会保障給付費が増加している。社会保障給付費は、約4割を公費に依存している2 。その公費を拠出する国の予算は、社会保障給付費の公費負担が増加し続ける一方で、税収が伸び悩んでいるため、財政赤字を補てんするための国債発行が拡大している。特に、2020年度はコロナ禍への対応で1人当たり10万円の特別定額給付金等の対策を行った結果、税収が63.5兆円のところ歳出額が160.3兆円に膨張し、国債発行額は90.2兆円に達している《図表1》。
(注)国の一般会計補正後予算ベース。(出典)財務省資料を基にSOMPO未来研究所作成。
公費負担を抑制し、社会保障制度の持続可能性を高めるため、公的医療保険の負担増等の改革が進められている3 。目玉の取組として、一定以上の所得がある75才以上高齢者の自己負担割合の引上げ(1割から2割へ)が検討されている。しかし、約4割を占める4 低所得区分の高齢者の自己負担割合の引上げは難しいため、部分的な引上げに留まる見込みである。また、患者負担が高額となった場合の還付制度(高額療養費制度)5 により、引上げ効果は縮減される。75才以上高齢者の患者負担総額は年間約1.5兆円6 であるため、この取組による公費削減効果は1千億円前後7 に留まると考えられ、数十兆円規模の公費負担を十分には抑制できない。負担増等の改革だけでなく、公的医療保険のデジタル化による効率化に取組む必要性が高まっている。
(2)医療の質の向上、健康寿命の延伸への期待
公的医療保険のデジタル化で蓄積されるデータは、医療機関間での患者情報の共有によるタイムリーできめ細かい治療の提供、がんや難病等の新たな薬剤の開発や治療法の改善等に活用されることで、医療の質の向上につながっていく。医療の質の向上は、疾病に悩む多くの人々の健康や生活改善に寄与するため、積極的な取組みが期待される。
また、データに基づいた健康づくりによる健康寿命の延伸が期待されている。健康寿命の延伸により、高年齢労働者が増加する。高年齢労働者の増加は、税・社会保険料を負担する社会保障制度の支え手を増やし、社会保障制度の持続可能性を高める。また、国全体の就業者数が減少するなかで医療従事者数は増加すると予想されており8 、医療分野の人手不足を緩和する効果も期待できる。
3.公的医療保険のデジタル化により何が変わるか
(1)マイナンバーカードを活用した個人の医療情報の活用、データベースの整備
2021年3月から、医療機関窓口で保険証の代わりにマイナンバーカードを提示し、オンラインで健康保険の被保険者資格を確認できるようになる。また、同年10月から、公的医療保険の被保険者番号が、現在の世帯単位から個人単位に細分化される。これにより、医療機関のデータを個人ごとに集計できるようになる。
この仕組みを活用し、医療機関が公的医療保険への報酬請求のために作成したレセプト(病名や薬剤の情報が含まれる)や特定健診9 の情報を、本人の同意の下で他の医療機関に共有する仕組みが構築される。意識のない救急患者や認知能力の低下した高齢者等がかかり付け以外の医療機関を受診した場合でも、過去の治療歴を確認し、それを踏まえた医療を提供できる。また、問診等の医療機関の業務、重複する検査や薬剤の処方、複数医療機関を渡り歩くはしご受診を抑制し、医療サービスを効率化する効果も期待できる。
また、政府が提供するマイナポータルを通じて、個人が自身の医療・健康診断情報を確認できる仕組みも構築される。個人の健康づくりを促すだけでなく、本人による同意を前提に、これらの情報が民間企業による健康増進サービス等に共有されることによって、個人向けの効果的なサービスの提供が期待できる。
更に、レセプトや特定健診のデータは政府によって匿名データベース化10 され、医療政策の決定や医療技術・医薬品の研究開発に活用されている。被保険者番号の個人単位化によりデータの集計精度が向上し、医療の効率化・質の向上に寄与する分析に活用し易くなる。
(2)電子カルテの標準化・普及
電子カルテは、医療機関の診察・検査内容、診断結果、処方情報等を電子化して保存するシステムである。導入により、医療機関の運営を効率化できる。また、電子カルテに記録されている薬剤処方やアレルギー、検査結果等の情報を他の医療機関と共有することで、医療の効率化・質の向上を一層促進できる。
(3)遠隔医療・オンライン診療の普及
遠隔医療は、地域の病院・診療所と大学病院等をネットワークで繋ぎ、レントゲン画像等の診断や症例への対応を相談できるシステムである。また、在宅の患者と病院・診療所を繋ぐオンライン診療の普及も始まっている。遠隔医療・オンライン診療は、医療の効率化・質の向上だけでなく、患者の利便性向上、コロナ禍における感染症予防の面からも注目されている。
4.海外の公的医療保険デジタル化先進国の状況
(1)海外の状況
海外では、日本よりも公的医療保険11 のデジタル化が進んでいる。電子カルテの普及率は、OECDによる2016年の調査時点で、英国、デンマーク、北欧三国(フィンランド、ノルウェー、スウェーデン)等はほぼ100%、米国も8割に達している12 。英国や北欧三国等では、個人が医療・健康診断情報を確認できる仕組みや、他の医療機関に医療データを共有する仕組みも既に全国的に普及している13 。
これらの国も、医療の効率化、質の向上を目的にデジタル化を進めてきた。収支に与える多くの変動要素が複雑に関係し合う公的医療保険のデジタル化効果の計測は難しいが、2014年に英国がデジタル化を進める際には、2020年に年間約1.1兆円~1.9兆円の医療費を削減し、医療費総額を約17.6兆円に抑制する効果が見込まれた14 。2020年現在、英国の医療費はコロナ禍の影響を除いて約18兆円15 に抑制されている。
(2)英国における民間企業の取組み
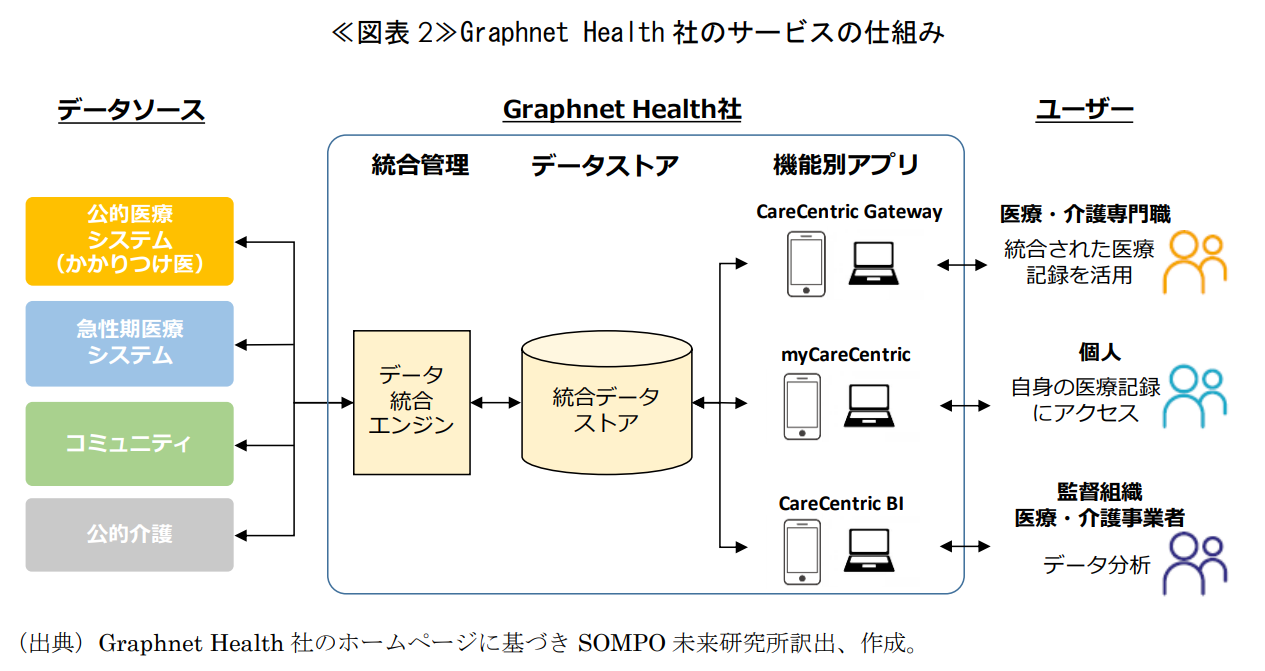
公的医療保険のデジタル化が進んだ国では、民間企業が公的医療保険のデータを活用したサービスを提供している。英国のGraphnet Health社は、公的医療保険のデータおよび医療機関の電子カルテや個人の体重・血圧等のバイタルデータ等のヘルスケアデータを統合する医療データプラットフォーマーである。統合したデータを、医療機関、個人、地域の医療・介護・福祉の監督組織等にそれぞれのアプリケーションを通じて提供している。公的医療保険のデータを、これらのアプリケーションからシームレスに利用できるよう設計されており、利便性を高めている。《図表2》。
統合したデータを様々な関係者が利用し、医療の効率化・質の向上を実現しようとしている。医療機関は、自らが保有する電子カルテデータだけでなく、他の医療機関の電子カルテデータを統合したデータ等を活用して効果的な治療を実現可能になる。個人は、スマートフォン等で自らの治療履歴や病院等からの通知を参照するだけでなく、バイタルデータを登録して医療機関に共有し、在宅でモニタリングを受けながら治療を受けることができる。地域医療の監督組織は、統合されたデータをリアルタイムに分析し、医療資源の効率的な配分や感染症対策等の意思決定に活用できる。
同社の保有データは、2020年9月時点で2,000万人分(英国の人口約6,700万人の約3割)にまで増加している。病院の連合体や地域医療の監督組織等が費用を負担して、このサービスを導入している模様である。
(3)日本との比較
英国や北欧三国等では、公的医療保険の運営主体が一つである、国の規模が比較的小さい、マイナンバーカードのような国民IDが従来から普及している等の事情が、デジタル化に有利に作用したと考えられる。
日本では、公的医療保険が国保や健保等に分立している、民間の医療機関が多いためオンライン資格確認システムや電子カルテの強制的な導入が難しい等の事情が、デジタル化を難しくしている。マイナンバーカードの普及率は約2割、電子カルテの普及率は導入コスト等が障壁となり約4割に留まっており、オンライン診療の普及もこれからである。
政府は、このような課題を乗り越えて、デジタル化を進めようとしている。マイナンバーカードは、スマートフォンへの機能搭載や運転免許証との一体化等により抜本的に利便性を向上しようとしている16 。また、医療機関によるオンライン資格確認システムや電子カルテ導入に補助金を支給し、普及を促進している。オンライン診療も、初診での実施や対象疾病の拡大について、安全性と利便性を両立した形の規制緩和を検討している。医療の効率化・質の向上に向けて、引き続きデジタル化の取組みを進めるとみられる。
5.保険事業への影響
日本においても、公的医療保険のデジタル化が実現し、英国のように医療データの民間利用が進む可能性がある。その場合、生損保険事業にも様々な影響が予想される。
保険事業では、産官学が保有する様々なデータが統合された医療データを健康増進型保険や介護保険等の商品開発、保険料の見直し、危険選択基準の弾力化等に活用できる。個人ごとに集約された受診履歴・医療費・健康診断結果等の情報は、保険申込、健康告知、保険金支払等の業務運営のデジタル化に活用できる。また、データプラットフォームをベースに提供されるオンライン診療、医療相談、健康づくり等の豊富な民間サービスを顧客サービスとして活用したり、新規事業として取組んでいく余地もあると考えられる。
一方、医療データ等の個人情報利用に関する顧客からの同意の取得が課題となる。業務運営のデジタル化や医療・健康に関するサービスの提供による利便性・経験価値の向上により、そのような顧客からの個人情報提供を促し、医療データの活用を促進できる可能性がある。
保険会社は、こうした影響や可能性を踏まえて、公的医療保険のデジタル化に関する産官学の動向を注視ていく必要があると考えられる。
デジタル改革関係閣僚会議「デジタル化の現状・課題」(2020 年 9 月 23 日)
財務省 財政制度等審議会財政制度分科会「社会保障について①(総論、医療、子ども・子育て、雇用)」(2020 年 10 月 8 日)によると、2020 年度当初予算では、社会保障給付費 126.8 兆円を、社会保険料 73.6 兆円(58.0%)、公費 50.4 兆円 (39.7%)で賄っている。なお、公費のうち国庫負担分が 35.2 兆円(27.8%)、地方負担分が 15.2 兆円(12.0%)である。
社会保障・人口問題研究所「平成 30 年度 社会保障費用統計」によると、公的医療保険関連の公費は、2018 年度の社会保障給付費の公費 50.4 兆円のうち 14.9 兆円(29.5%)と大きな割合を占める(統計上、公的医療保険関係の費用を区分できない国会公務員共済組合等は除いて集計)。
厚生労働省 社会保障審議会医療保険部会「後期高齢者の自己負担割合の在り方等について」(2020 年 2 月 27 日)
例えば、70 才以上で所得区分が「一般」(年収約 156 万円~370 万円)の患者が外来受診した場合、月 18,000 円を超えた分の患者負担が還付される。
前掲注 4、「後期高齢者の自己負担割合の在り方等について」
厚生労働省 社会保障審議会医療保険部会「後期高齢者の窓口負担の在り方について」(2020 年 11 月 19 日)によると、自己負担割合引上げ対象とする高齢者の割合(20%~44%)に応じて、650 億円~1,960 億円の公費削減効果があると試算されている。
内閣官房・内閣府・財務省・厚生労働省「2040 年を見据えた社会保障の将来見通し(議論の素材)」(2018 年 5 月 21 日)によると、医療従事者数は 2018 年 309 万人(国全体の就業者数に占める割合 4.7%)から 2040 年 334 万人(同 5.9%、現状投影ケース)に増加すると予想されている。
特定健診(特定健康診査)は、「高齢者の医療の確保に関する法律」に基づき 40 才以上 75 才未満の者に実施される、メタボリックシンドロームに着目して生活習慣病リスクの有無を検査する健康診断である。
厚生労働省が運営する、匿名レセプト情報・匿名特定健診等情報データベース(NDB)を指す。
英国等、海外の国の一部は公的医療制度を社会保険方式ではなく税財源で実施しているが、本稿ではそれらも公的医療保険と表記している。
OECD、“Readiness of electronic health record systems to contribute to national health information and research”,2017.(なお、数値の原資料は、OECD,”HCQI Survey of Electronic Health Record System Development and Use”,2016.)
同上。
NHS England,” Modelling the potential of digitally-enabled processes, transparency and participation in the NHS”,2014.
HMTreasury,” Spending Review 2020”,Nov.2020,P.106. なお、英国は公的医療制度を税方式で運営しているため、日本と比較して予算に応じた医療供給量のコントロールを行い易い可能性がある。
デジタル・ガバメント閣僚会議 マイナンバー制度及び国と地方のデジタル基盤抜本改善ワーキンググループ「総務省説明資料」および「警察庁説明資料」(2021 年 11 月 10 日)